
内容摘要
青光眼被称为“沉默的视力小偷”,是全球导致不可逆失明的首要原因。世界卫生组织数据显示,全球超1亿患者中,超半数确诊时已出现视神经损伤,每2分钟就有1人因它失明。这种眼病因早期症状隐匿,40岁以上人群、有家族病史者及高度近视者为高危人群。本文通过通俗解读医学研究,揭示青光眼“眼压升高压迫视神经”的核心机制,详解开角型(慢性隐匿)与闭角型(急性凶险)的区别,普及眼压测量、视野检查等早期诊断手段,强调“早发现可延缓失明”的关键——尽管受损神经元无法恢复,但规范治疗能让90%患者保留有用视力。守护视力,从了解这个“隐形杀手”开始。
一·、眼睛里的“压力危机”:青光眼如何偷走光明?
我们的眼睛像一个精密的“水囊”,角膜与虹膜之间的前房、虹膜与晶状体之间的后房,充满了透明的房水。这种液体不断生成又排出,既为眼球提供营养,又维持着稳定的“眼内压”(IOP)——正常范围在18-24 mmHg,就像给自行车轮胎打气,压力过高会爆胎,过低则无法支撑结构。
房水的排出依赖“前房角”的施莱姆管,相当于眼睛的“排水管道”。当管道堵塞(如老化、结构异常),房水淤积,眼压升高,就像家里的下水道堵了,污水越积越多,最终压迫眼球后部的视神经。视神经是“视觉信号的电缆”,长期受压会导致神经细胞死亡,视力从周边开始逐渐缩小,最终完全失明。

眼球结构示意图:房水生成与排出路径
图:健康眼球的房水循环(蓝色箭头),房水从后房生成,经瞳孔流到前房,再通过前房角的施莱姆管排出,维持眼压平衡。
二、青光眼的“两面派”:慢性杀手与急性刺客
1.开角型青光眼:90%患者的“沉默掠夺者”
这是最常见的类型,占所有病例的90%。它的“前房角”看似开放,但排水系统像被淤泥堵塞的管道,房水排出变慢,眼压缓慢升高。病情进展隐蔽,早期几乎无症状,患者往往在体检时才发现——此时周边视野可能已缩小如“通过望远镜看世界”。
典型案例:55岁的张先生因“看东西总缺一角”就医,检查发现眼压28 mmHg,视神经已萎缩,确诊为开角型青光眼晚期。他回忆:“3年前就觉得开车时看不到两侧车辆,还以为是老花眼,没想到是视神经在慢慢坏死。”
从发病到出现症状,通常需要1-5年,部分患者甚至在5年内从早期进展到终末期。
2.闭角型青光眼:数小时内失明的“红色警报”
这种类型虽仅占10%,却像“眼科急症”。虹膜与角膜贴得太近,突然堵住前房角,房水无法排出,眼压在几小时内飙升至50 mmHg以上(正常仅18-24 mmHg),如同水管突然爆裂。
急性发作信号:
• 单眼剧烈疼痛,伴同侧头痛、恶心呕吐
• 看灯光出现“彩虹圈”(角膜水肿导致光折射异常)
• 眼睛发红、瞳孔扩大且对光无反应
若不及时就医,24-48小时内可能永久失明。有患者描述:“疼得像眼珠要炸开,看东西全是模糊的光圈,送到医院时眼压已达60 mmHg,差点摘眼球。”
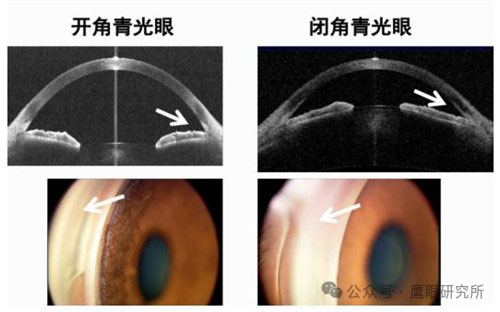
开角型与闭角型青光眼的房角对比
图:左上/左下为开角型(房角开放,排水系统堵塞),右上/右下为闭角型(房角闭合,房水突然无法排出)。
三、警惕!这些症状可能是青光眼的“早期暗号”
1.开角型青光眼的“非典型预警”
• 视野变窄:上下楼梯时看不到台阶边缘,走路常撞到门框
• 夜间视力下降:晚上开车看不清路边行人
• 眼睛酸胀:长时间看手机后眼痛,休息后缓解但反复出现
2.闭角型青光眼的“诱因清单”
情绪激动、长时间低头(如看手机)、大量饮酒、在暗处停留过久(如看电影),甚至散瞳检查都可能诱发急性发作。有远视眼、小眼球的人风险更高——眼球越小,前房角越窄,越容易“堵塞”。
四、早诊断:抓住这三个“救命检查”
1. 眼压测量:发现“压力异常”的第一道防线
通过非接触式眼压计(吹一口气即可)或接触式眼压计测量,正常范围18-24 mmHg。超过25 mmHg需警惕,但并非绝对——10%的青光眼患者眼压正常(“正常眼压性青光眼”),需结合其他检查。
2. 视野检查:捕捉“隐形盲区”
坐在仪器前,盯着中心点,按提示点击看到的光点,电脑自动绘制视野图。早期青光眼会出现“旁中心暗点”(看不全正前方的物体),晚期则缩窄为“管状视野”(只能看到正前方一条缝)。
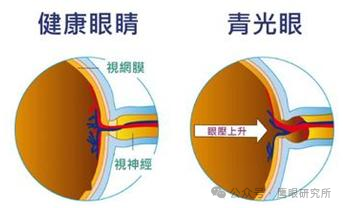
3. 视神经检查:观察“电缆损伤”
通过眼底镜或光学相干断层扫描(OCT),医生能看到视神经乳头(“视盘”)的形态。健康视盘像“饱满的盘子”,青光眼患者的视盘会出现“杯盘比扩大”(中间凹陷变大),神经纤维层变薄,如同“电缆外层磨损,铜丝裸露”。
青光眼诊断流程示意图
图:左侧为健康眼睛的视神经(视盘饱满,血管正常),右侧为青光眼(视盘凹陷扩大,神经纤维层变薄)。
五、守护视力:青光眼的“三级防护网”
一级防护:药物控制眼压
• 滴眼液:前列腺素类似物(如拉坦前列素)每晚1滴,增加房水排出;β受体阻滞剂(如噻吗洛尔)减少房水生成,需注意心率(可能减慢心跳)。
• 口服药:碳酸酐酶抑制剂(如乙酰唑胺)短期用于急性发作,可能引起手脚麻木(需多喝水)。
二级防护:激光与手术“疏通管道”
• 激光小梁成形术:用激光在小梁网上打微小孔,改善排水,适用于开角型,15分钟完成,可维持2-5年效果。
• 小梁切除术:在眼白处做切口,建立新的房水引流通道,是中晚期患者的“保命手术”,成功率约80%。
三级防护:高危人群“定期筛查”
• 40岁以上:每1-2年查眼压和眼底
• 有家族史者:每年查视野和OCT(亲属患病率是常人的10倍)
• 高度近视/糖尿病患者:每半年查一次,近视度数越高,视神经越脆弱
提醒:闭角型青光眼患者需避免“暗环境+低头”组合,如睡前躺着看手机1小时以上,可能诱发急性发作。
结语:光明不会“突然消失”,但会“悄悄溜走”
青光眼造成的视神经损伤不可逆,但早期干预能让90%患者保留生活所需视力。世界青光眼协会呼吁:将青光眼筛查纳入40岁以上人群的常规体检,就像测血压、血糖一样重要。
记住:没有症状≠没有危险,尤其是当你出现“视野变窄、眼胀头痛”时,及时就医可能挽救你的视力。别让这个“沉默的小偷”,偷走你看世界的权利——光明,值得被提前守护。
延伸数据:我国40岁以上人群青光眼患病率达2.6%,即每40人中就有1人患病,但知晓率不足20%,近80%患者未得到及时治疗。








