视力下降,很多人首先想到的是近视或者老花眼。
严重点的,白内障、青光眼、黄斑变性、视网膜病变等。
常常忽略了,其实内分泌系统失调也是会造成视力下降甚至失明的。
以下几种内分泌性眼病,你知道多少呢?
垂体瘤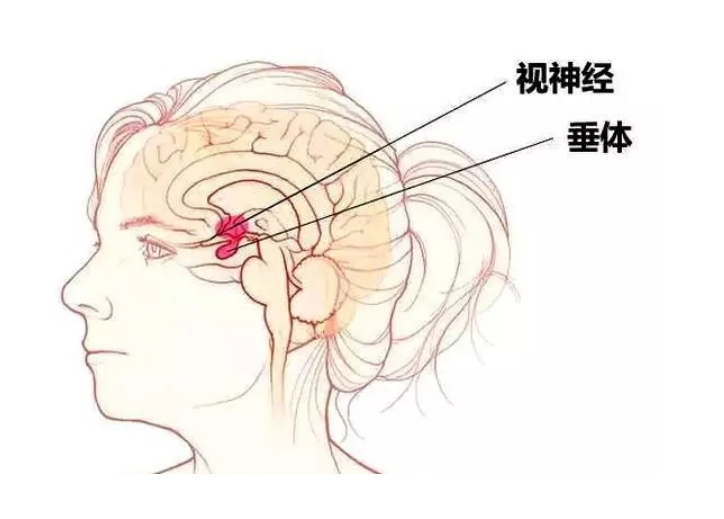
垂体瘤是一组从垂体前叶和后叶及颅咽管上皮残余细胞发生的肿瘤,大部分为颅内良性肿瘤,发病率为1/10万,占颅内肿瘤的10%。垂体瘤可引起闭经、溢乳、不育、阳痿、性功能减退、巨人或肢端肥大、甲亢、头痛;视力丧失、失明、视力范围缩小、阴影沉重等症状。
根据肿瘤细胞能否产生激素分为「功能性垂体瘤」和「无功能性垂体瘤」两大类。
但不管是哪种垂体瘤,它的主要症状就是:压迫视神经,造成视物模糊、视野缺损,有一些还可能会引起复视;可能会导致头疼、恶心、呕吐、以及其它一些内分泌症状。
治疗措施
药物治疗:
多巴胺受体激动剂,常用药物溴隐亭和卡麦角林;生长激素受体拮抗剂,常用药物培维索孟;生长抑素衍生物,常用药物奥曲肽
手术治疗:
垂体瘤压迫视神经,需要尽可能地切除肿瘤。
1.内窥镜经鼻垂体瘤手术:是目前国内外最先进的治疗垂体瘤的手术方法。内窥镜指引下通过鼻腔摘除脑底垂体瘤,手术没有切口、术后恢复快,是创伤最小的一种治疗垂体瘤的外科手术方法。
2.开颅手术:
打开颅骨切除肿瘤;
3.放射治疗:
可以在手术后,也可单独使用,例如伽马刀立体定位放射治疗、外放射治疗、质子放射线治疗。
垂体瘤治疗后的随访非常重要,即便已经在医院完成治疗,回到家中,患者及家属需要密切观察病情。
甲状腺相关性眼病,TAO
甲状腺相关性眼病也称为甲状腺眼病、Grave's眼病,是一种自身免疫性眼病。该病是由针对甲状腺组织、眼外肌以及眼眶脂肪的自身抗体引起的,以眼外肌肥大、眼眶脂肪及软组织增生为主要特点。
本病约90%的患者伴有甲状腺功能亢进(甲亢),其余患者可表现为甲状腺功能正常甚至甲状腺功能低下。此外,在甲亢患者中,约1/3的患者可出现眼病。
也即是说,
甲状腺功能正常的人,也会患TAO;
甲状腺功能异常的人,不一定会患TAO。
结论——TAO与甲状腺疾病之间并不存在因果关系。
TAO的常见症状:
1.畏光、流泪异物感、眼肿、眼睑闭合不全、复视和视力下降;
2.双侧或单侧眼球突出,眼睑充血水肿,眼眶组织饱满;
3.上眼睑和下眼睑(即上下眼皮)。上眼睑下落迟缓,瞬目增多或减少;
4.球结膜充血水肿,严重者脱出睑裂外,肌肉止点附着处结膜血管增多;
5.眼外肌受累时,出现限制性眼球运动障碍。如不能转动眼球或转动不到位等;
6.眼球突出严重,角膜暴露可导致暴露性角膜炎,甚至形成眼内炎,危及视力;
7.长期眶压升高,或视神经受牵拉,或眶尖部肌肉肥厚均可继发视神经萎缩,出现视野缺损、色觉障碍,严重者视力下降,甚至失明。
TAO的治疗:
TAO的治疗方案通常要综合考虑疾病的活动性和严重程度来决定,医生对于病情的准确评估至关重要。活动期应积极控制炎症、保护视功能,非活动期以改善外观为主,辅以心理治疗。
活动期治疗:
1.激素治疗:疾病处于急性进展期或活动性分值CAS≥4者,可行糖皮质激素冲击治疗。具体方案:根据患者耐受情况给予静脉甲基强的松龙500-1000mg/天,冲击3-5天。需要注意的是,需要严格观察激素使用并发症。
2.眼眶放疗:对于药物治疗不敏感、视力急剧下降或全身情况不能耐受药物治疗者可使用局部放射治疗。采用直线加速器总剂量20Gy,每日照射剂量2Gy。
3.其他治疗:局部应用肉毒杆菌素A、局部应用肾上腺素能阻滞剂等
非活动期治疗:
1.眼眶减压术:是治疗严重病例较有效的方法,适合于甲亢控制稳定、继发视神经病变需解除眶尖压力者,或严重眼球突出继发暴露性角膜炎者
2.脂肪切除术:眼球突出程度较轻者,可经球结膜切口,切除框内脂肪,达到缓解症状的目的。
3.上睑退缩矫正术:适合于眼睑退缩严重,睑裂过大,继发暴露性角膜炎或影响外观患者。
糖尿病性眼病
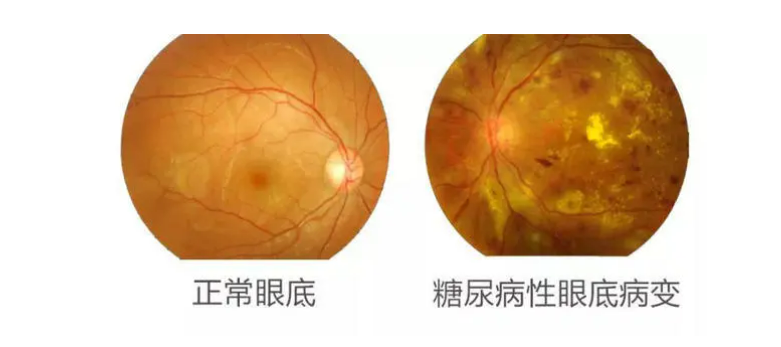
相信每个糖尿病患者的朋友都被医生要求定期接受眼底筛查。但许多病人不知道这个要求的原因,所以并没有定期检查眼底,导致了许多健康问题。
糖尿病视网膜病变,DR
糖尿病视网膜病变(DR)是糖尿病的常见慢性并发症之一,也是成人失明的主要原因之一。无痛的视网膜病变不会立即引起视力变化。当患者真正有感觉时,他们通常已经视力模糊、眼底出血和黑影。医生可能已经无能为力。
此外,2型糖尿病患者中,
15%的糖友在诊断时就出现了DR;
病程≥10年时,55%的糖友有DR;
病程≥15年时,70%的糖友有DR!
1型糖友的DR患病率高于2型糖友;
2型糖友中需要胰岛素治疗的患病率高于不需要胰岛素治疗的糖友。
正常眼底:正常眼底的糖尿病患者每年有5%~10%的视网膜病变。因此,对于检查正常眼镜的糖尿病患者,应每1~2年复查一次。
轻度视网膜病变:除微血管瘤外,这些患者还会出现硬性渗出和出血斑。对于此类患者,如果没有临床意义上的黄斑水肿症状和体征(如视力变形和明显视力下降),应每年复查一次。
严重视网膜病变:严重非增殖性糖尿病视网膜病变,约有一半患者将在一年内发展为增殖性糖尿病视网膜病变。在此期间,患者和增殖性视网膜病变患者应及时进行激光凝结治疗,以挽救视力。因此,应每3~6个月复查一次。孕妇需要增加检查频率。建议每三个月检查一次眼底。
糖尿病性白内障
糖尿病并发白内障,主要是由于体内胰岛素缺乏或者体内某些酶(如半乳糖激酶)的活性降低,血糖浓度增高,导致眼内房水的渗透压增高,晶体纤维肿胀,进而断裂、崩解,最终晶体完全混浊。
目前对于糖尿病性白内障的治疗,首选的方法是白内障超声乳化抽吸术,与老年性白内障并无差别。
糖尿病性青光眼
糖尿病性青光眼是由于长期血糖控制不良导致视网膜血氧供应不足,导致视网膜和虹膜新生血管的产生。虹膜周围与新生血管粘连,逐渐锁住前角。形成假角后,眼压高,形成新生血管性青光眼。由于新生血管壁薄,容易破裂,导致前房出血,反复出血,难以吸收,导致失明。
早期患者无明显不适。当发展到一定程度时,会出现轻微头痛、眼痛、视力模糊和虹视,休息后会消失,容易误认为是视力疲劳引起的。中心视力可以保持很长时间不变,但视力可以很早出现缺陷。
不管是糖尿病性青光眼、白内障还是DR,亦或是垂体瘤,虽然都会引起视力下降甚至失明,但治疗都应积极先解决或缓解原发病。








